- Что такое пародонтит
- Причины пародонтита
- Классификация пародонтита
- Симптомы пародонтита
- К каким осложнениям приводит пародонтит
- Диагностика пародонтита
- Методы лечения пародонтита
- Профилактика пародонтита в домашних условиях
- Часто задаваемые вопросы о лечении пародонтита
Пародонтит — это прогрессирующая форма заболевания десен, которая может причинять боль и дискомфорт в полости рта. Он вызывается бактериями, скапливающимися в деснах, что приводит к их воспалению и инфицированию. Если не лечить пародонтит, он может привести к потере зубов и другим серьезным проблемам со здоровьем.
Что такое пародонтит
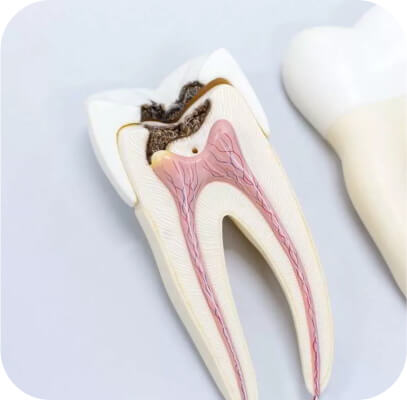
Зубы человека окружены пародонтом – структурой, включающей в себя костную и соединительную ткани, кровеносные сосуды, а также десны. Задача пародонта – обеспечивать питанием альвеолярный отросток (участок кости верхней и нижней челюстей, где в специальных лунках располагаются зубные корни) и твёрдые ткани единиц зубного ряда. Кроме того, благодаря пародонту зубы прочно удерживаются на своих местах.
Пародонтитом называют патологию, при которой на пародонте возникают очаги инфекционного воспаления. В большинстве случаев предшественником данной болезни является гингивит, характеризующийся воспалением поверхностного слоя десен, дискомфортом и кровоточивостью. Парадонтит же сопровождается уже более глубоким поражением и сильнее выраженными симптомами.
При игнорировании проблемы может развиться пародонтоз – болезнь, при которой происходит разрушение уже костной ткани, влекущее за собой утрату зубных единиц.

Причины пародонтита
Зубной налёт – одна из основных причин заболевания. Со временем он отвердевает, формируя зубной камень. Парадонтиту также могут способствовать такие пагубные привычки, как жевание или курение табака, снижающего функции местного иммунитета и существенно повышающего вероятность инфицирования пародонта болезнетворными бактериями. В табачной продукции содержатся вещества, которые при взаимодействии со слюной формируют благотворную для патогенной флоры среду. Более того, табакокурение значительно ухудшает регенерацию клеток, из-за чего парадонтит может развиваться еще более стремительно.
Иногда причиной возникновения заболевания может стать наследственность. В такой ситуации, невзирая на то, что человек уделяет достаточно внимания гигиене ротовой полости, начинает развиваться гингивит, влекущий за собой пародонтит.
Недостаточная выработка слюны способствует повышению образования зубного налета, трансформирующегося со временем в зубной камень. Это объясняется тем, что нарушается естественный процесс очищения ротовой полости. На снижение продукции слюны влияет длительное употребление противовоспалительных препаратов и антидепрессантов. Что же касается блокаторов кальциевых каналов, иммунодепрессантов и противосудорожных средств, то они способствуют развитию гиперплазии десен, из-за чего существенно усложняется уход за ротовой полостью. В итоге образование зубного камня происходит намного быстрее, что ведет к развитию пародонтита.
Люди, страдающие от сахарного диабета, болеют парадонтитом гораздо чаще, а лечебные мероприятия при этом приносят минимальный результат.
Менопауза, беременность, кормление грудью вызывают нарушения гормонального фона и, как следствие, изменения в функционировании иммунной системы. Это также является причиной развития пародонтита. При этом если у девушки был гингивит до беременности, то с её наступлением воспаление непременно начнет прогрессировать.
По причине несбалансированного питания или плохой усвояемости организмом витаминов С и группы В может развиться инфекционное воспаление пародонта. При нехватке кальция страдает вся костная система, включая зубочелюстную, поскольку этот минерал играет огромную роль для костей, в особенности для поддерживающих единицы зубного ряда. У пациентов, в крови которых диагностирована нехватка витамина С, пародонтит может развиться по причине уменьшения прочности соединительной ткани. У курильщиков нехватка данного витамина выражена более ярко.
Регулярное употребление в пищу мягких продуктов лишает зубы необходимой нагрузки при жевании, в результате чего ухудшается качество самостоятельного очищения зубов. Кроме того, заболевание может развиться и из-за пагубной привычки жевать на одну сторону, поскольку в данном случае происходит неравномерное распределение функциональной нагрузки. Следовательно, у пациентов с неправильной формой зубов и неправильным прикусом пародонтит возникает чаще.
Классификация пародонтита
- По месту воспаления:
- Локализованный, поражающий до 30 % поверхности мягкой ткани. Воспаление распространяется на десны, окружающие 1–2 зуба. Возникает оно в результате механического повреждения пародонта. Наиболее распространенными причинами патологии являются скрученность зубов и нависающий край коронки либо пломбы.
- Генерализованный, распространяющийся более чем на 30 % десен. Воспалительный процесс наблюдается на мягких тканях, окружающих большинство зубных единиц или полностью всю челюсть. Чаще всего причиной становится некачественная гигиена ротовой полости.
- По форме заболевания:
- Парадонтит II стадии (средней тяжести). Еще его называют хроническим. Эта форма патологии является самой распространённой. Возникает она в результате образования гингивита, а также на фоне недолеченной острой стадии. Распознать можно по таким симптомам, как неравномерное воспаление тканей в зоне моляров со вторичным поражением передних зубных единиц, отёк и рецессия десны, деструкция альвеолярного отростка.
- Парадонтит типа VВ/ЯНП (некротический). Этот вид заболевания называют язвенно-некротическим гингивитом, перетекающим в парадонтит. По развитию схож с острым типом в комбинации с генерализованной формой. На его фоне нередко развивается некротический стоматит. Человек может утратить до 12 мм межзубной части десны. Яркими симптомами патологии являются кровоточивость, язвы на межзубных сосочках, болевые ощущения.
- Парадонтит III типа (агрессивный). Это состояния, характеризующиеся острой формой (быстро прогрессирующий, ювенильный и локализованный пародонтит). Им присуще внезапное возникновение болевого синдрома. Поражаются большинство зубов или весь зубной ряд, гингивит ярко выражен, боль часто рецидивирует, костная ткань быстро убывает.
Наиболее подверженной поражению считается область жевательной группы (моляров). Самыми устойчивыми являются клыки и передние единицы.
Симптомы пародонтита
Существует несколько основных симптомов заболевания:
- Галитоз – сильный неприятный запах из ротовой полости. Появляется по причине большого количества налёта на зубной эмали, содержащего анаэробные бактерии, которые выделяют неприятно пахнущий газ.
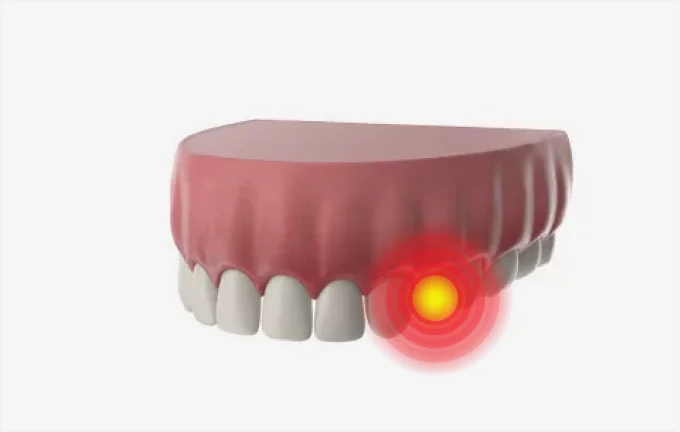
- Кровоточивость десен, болезненные ощущения. При начальных стадиях болезни это может отмечаться при разжевывании твёрдой пищи и чистке зубов. По мере прогрессирования патологии боль становится более выраженной, а кровоточивость постоянной.
- Десны меняют цвет – могут приобрести синюшный оттенок, побелеть или покраснеть.
- Корни зубов обнажаются, происходит опущение десны, появляется чувствительность к термическим и механическим раздражителям.
- Десна отслаивается от шейки зуба, начинают формироваться пародонтальные карманы.
- Зубы становятся подвижными, если не лечить патологию, они могут расшататься и выпасть.
К каким осложнениям приводит пародонтит
Если не обращать внимания на первичные симптомы и не лечить пародонтит, может возникнуть ряд более серьезных осложнений:
- Воспаление перебрасывается на соседние зубные единицы и челюстную кость. Данная болезнь в запущенной форме не вылечивается полностью. Постоянный воспалительный процесс в полости рта вызывает атрофию костной ткани. Соседние зубы начинают расшатываться, жевательная нагрузка становится неравномерной. Кость начинает убывать, что влечет за собой трудности при последующем протезировании.
- Поражаются органы желудочно-кишечного тракта. Патогенные организмы из ротовой полости проникают в желудок вместе с едой, что вызывает такие неприятные симптомы, как метеоризм, изжога, нарушение пищеварения, болезненные ощущения в области живота.
- Поражение почек. Пародонтит вызывает возникновение патогенов, имеющих структуру, схожую с клетками почек. Организм начинает бороться с этими патогенами, но убивает и клетки почек. В итоге усиливается вероятность воспаления данного органа, что влечет за собой развитие различных сопутствующих заболеваний, в том числе почечной недостаточности.
- Нарушение работы сердечно-сосудистой системы. Продолжительный воспалительный процесс, который игнорируется пациентом, увеличивает вероятность возникновения ишемии сердца и инсульта. Доказано, что запущенный пародонтит повышает риск сердечно-сосудистых заболеваний примерно на 20 %.
Диагностика пародонтита
При обнаружении одного или нескольких симптомов пародонтита стоит немедленно обратиться к стоматологу для определения степени поражения. Основным методом диагностики заболевания является замер углубления между краем десны и пришеечной частью зуба. Технология несложная, однако позволяет довольно точно определить глубину поражения.
Исследование проводится с помощью пародонтальной пробы. Её располагают между десной и зубной единицей и выполняют замер глубины щели. Для каждого зуба проводятся индивидуальные исследования, результаты которых фиксируются в пародонтограмме.
При глубине зазора до 3 мм гингивит и пародонтит отсутствуют, и это означает, что десна не воспалена. При глубине щели от 5 мм диагностируют пародонтит. При проведении исследования в расчет берется наличие налета и камня. Чтобы сделать комплексный анализ состояния костной ткани челюсти, проводят ортопантомограмму.
Методы лечения пародонтита
Степень тяжести и форма пародонтита напрямую влияют на методы лечения. Не следует дожидаться появления болезненных симптомов, сокращения десневого края или подвижности зубов. Желательно немедленно обратиться за помощью к пародонтологу. После проведения консультации, диагностики и получения рекомендаций специалиста продолжайте соблюдать профилактические меры в домашних условиях.
Лечение в стоматологической клинике
Основной целью работы пародонтолога является поддержание здоровья зубов и сохранение уровня десневого края. В связи с этим, лечение в стоматологической практике предусматривает ряд последовательных этапов.
- Предварительный этап:
- Визит к пародонтологу. Врач проведет осмотр и диагностику, даст оценку гигиены ротовой полости, объема зубного налета и камня, измерит глубину пародонтальных карманов. После этого будет назначена рентген-диагностика. С помощью панорамного снимка специалист оценит уровень убыли костной ткани, степень тяжести патологии. На основании таких исследований, как бакпосев и анализ крови, будет сформирован анамнез.
- Предварительная системная терапия. Чтобы последующее лечение было максимально результативным, врач выполнит профессиональную гигиену ротовой полости, которая заключается в удалении налёта и зубного камня. Применяются такие технологии, как ультразвуковая чистка, полировка и пришлифовка зубов, Air Flow.
- Поддесневая обработка. Подразумевает удаление налёта, зубной бляшки, камня из пародонтальных карманов. Поддесневую обработку проводят сразу после профессиональной гигиены:
- Закрытый кюретаж с целью очищения инфицированных очагов и купирования воспалительного процесса. Специалист проводит удаление поддесневого налёта с помощью специального зонда и ручного инструмента (кюреты). Далее выполняется антисептическая обработка.
- Лечение аппаратом «Вектор». Малоинвазивная чистка, позволяющая удалить мягкий зубной налёт, скопившийся над десной, а также камни, образовавшиеся в глубоких слоях пародонта. Одновременно производится чистка и полировка поверхности зубного корня.
- Этиологическая терапия – ликвидация остальных причин патологии.
Пациенту будут предоставлены рекомендации по домашнему уходу за ротовой полостью. Окончательный диагноз будет поставлен после оптимизации гигиены. Далее составляется прогноз и разрабатывается план лечения пародонтита.
- Противовоспалительная терапия. После чистки десневых карманов доктор прописывает курс медикаментозного лечения на 10 дней:
- Локальная антисептическая обработка. Пациент должен в домашних условиях обрабатывать десны утром и вечером. Процедура состоит из 2 этапов:
- Полоскание «Мирамистином», «Хлоргексидином», «Ротоканом», «Фурацилином» или другими аналогичными растворами. Обязательно нужно придерживаться рекомендованной концентрации раствора. Любое питье запрещено на протяжении 30 минут после обработки.
- Обработка гелями или мазями (чаще всего назначается «Холисал-гель»). Перед нанесением состава десну необходимо промокнуть ватным тампоном, чтобы убрать лишнюю влагу. Обрабатывать десну нужно массирующими движениями с передней стороны и со стороны нёба. Выделяющуюся слюну допускается глотать (сплевывать или накапливать не нужно).
- Лечение антибиотиками. Если присутствуют гнойные выделения, врач может прописать антибиотик широкого спектра действия: азитромицин, амоксициллин и другие в дозировке 500 мг 1 раз в день. При этом стоит понимать, что самолечение антибиотиками недопустимо – такая терапия проводится строго по назначению и под контролем врача.
- Санация полости рта. Параллельно с обработкой пародонтальных каналов и противовоспалительным лечением проводят санацию ротовой полости: лечение кариеса. При величине кармана более ½ зубного корня проводится депульпирование (удаление зубного нерва), после чего устанавливается пломба.
Если зубы подвижны, применяют иные технологии: шинирование, установку временного или постоянного протеза. Если клиническая картина более сложная, то проводят удаление зубной единицы и дентальную имплантацию.
- Шинирование при пародонтите. Метод помогает предупредить расшатывание, смещение и выпадение уязвимых зубов. При наращивании костной ткани с помощью шинирования можно предотвратить подвижность зубных единиц. Для этого используется арамидная нить или временное стекловолокно. На зубном ряду, с внутренней стороны делают бороздки, в которые закладывают шинирующий материал, после чего производится пломбирование композитом. При постоянном шинировании используются коронки.
- Хирургическое лечение. Хирургическая операция показана в том случае, если пародонтальный карман в глубину составляет более 5 миллиметров, а закрытая терапия не дала результата. В данном случае применяется закрытый кюретаж – лоскутное выкраивание и откидывание слизисто-надкостного участка десны с целью удаления эпителия и очистки труднодоступных участков зубного корня. Такая технология помогает произвести обработку всех пораженных зон, выполнить остеопластику (восстановление костной ткани), сформировать правильный лоскут десны и защитить корни.
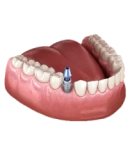
- Протезирование зубов. При существенных разрушениях зубных единиц, а также в случае частичной или полной адентии выполняется протезирование зубов. Это последний этап в лечении пародонтита. Его задача – восстановление зубного ряда, равномерное распределение функциональной нагрузки, купирование подвижности или смещения зубов.
При открытом кюретаже или шинировании выполняется временное протезирование. При повреждении нескольких единиц ставят коронки. Если разрушено большое количество зубов в ряду, производится установка имплантов с покрывной ортопедической конструкцией или съёмных протезов.
Профилактика пародонтита в домашних условиях
Домашняя профилактика – более дешевый и простой метод предотвращения развития пародонтоза, чем лечение уже развившего заболевания в клинике.
Предупредительные меры:
- обучение пациента правильной гигиене ротовой полости;
- раннее диагностирование – комплексная диагностика, устранение очагов инфекции;
- предупреждение рецидивов – после лечения обязательно прохождение контрольных осмотров и регулярное выполнение пародонтологического ухода.
Существенно снизить вероятность развития заболевания поможет профилактика:
- дважды в день нужно удалять мягкий зубной налет щеткой и нитью, можно также использовать ирригатор;
- 1 раз в 12 месяцев рекомендуется проводить комплексную чистку зубов;
- 1 раз в 6 месяцев – профилактический осмотр у стоматолога-терапевта;
- включение в рацион овощей, фруктов и прочих твердых продуктов питания.
Часто задаваемые вопросы о лечении пародонтита
В чем отличие между пародонтозом и пародонтитом?
Данные патологии часто ошибочно путают. Пародонтоз в чистом виде встречается довольно редко – в 3–5 % всех клинических случаев. Пародонтит, возникший вследствие гингивита, сопровождается глубокими пародонтальными карманами с наличием мягкого налета и зубных камней, а также часто – кровоточивостью. В случае с пародонтозом карманы отсутствуют, налёт скапливается на шейке корня, при этом нет кровоточивости десен.
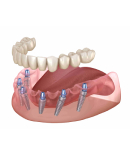
Можно ли при пародонтите проводить имплантацию зубов?
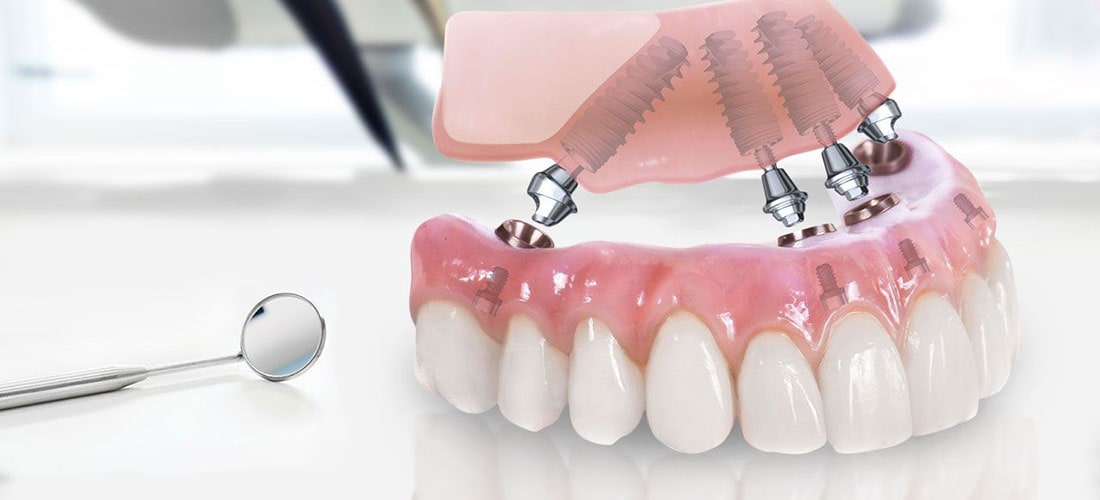
Сильно подвижные или разрушенные зубные единицы не подлежат реставрации с помощью коронок и мостов. В данной ситуации применяется только дентальная имплантация по технологии All-on-4 (установка четырех имплантатов с покрывным протезом) либо All-on-6 (шесть имплантатов с несъёмным протезом).
Перед имплантацией обязательно проводится купирование воспаления, при этом необходимо достичь глубокой ремиссии.
Если объёма костной ткани для проведения имплантации недостаточно, выполняется её наращивание. После установки постоянного протеза исключается риск развития воспалительного процесса.
Какие существуют осложнения пародонтита?
Основным осложнением является вторичная адентия, уменьшение объема кости, ведущее к утрате зубов. Чтобы установить имплант на запущенных стадиях, предварительно приходится проводить наращивание костной ткани. Кроме проблем в ротовой полости, могут развиться сопутствующие патологии: общая гнойная инфекция, болезни органов дыхания, тромбоз, ревматоидный артрит.
Имеются противопоказания, необходимо ознакомиться с инструкцией по применению или проконсультироваться со специалистом.
Использованные источники
- Цепов Л. М., Цепова Е. Л., Цепов А. Л. Пародонтит: локальный очаг серьезных проблем (обзор литературы) //Пародонтология. – 2014. – Т. 19. – №. 3. – С. 3-6.
- Теблоева Л. М., Гуревич К. Г. Остеоиммунология и пародонтит //Патологическая физиология и экспериментальная терапия. – 2014. – Т. 58. – №. 3. – С. 67–72-67–72.
- Лукиных Л. М., Круглова Н. В. Хронический генерализованный пародонтит. Часть I. Современный взгляд на этиологию и патогенез //Современные технологии в медицине. – 2011. – №. 1. – С. 123-125.

















 7 критических ошибок, которые надо знать каждому,
7 критических ошибок, которые надо знать каждому,  5 симптомов, которые говорят о разрушении зубов
5 симптомов, которые говорят о разрушении зубов


